Прямая кишка представляет собой конечный отдел кишечника длиной 15–20 см. Ее основная функция — выведение остатков непереваренной пищи в виде каловых масс из пищеварительного тракта. Вверху прямая кишка переходит в сигмовидную, снизу открывается наружу посредством анального отверстия.
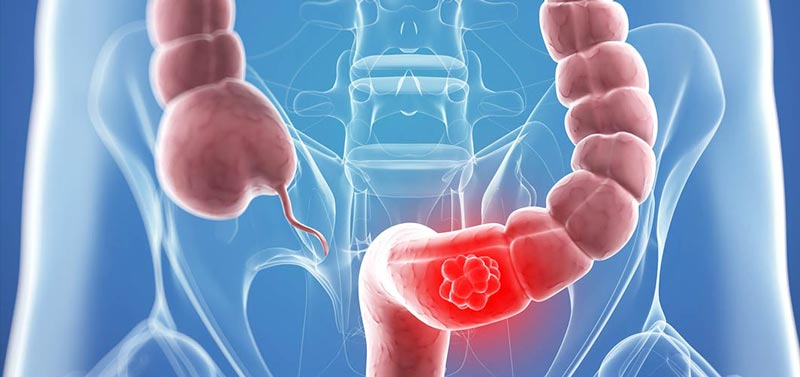
Раком прямой кишки называют злокачественные опухоли, которые развиваются из клеток слизистой оболочки органа.
Некоторые цифры и факты:
Причиной развития любой злокачественной опухоли являются изменения в генах, из-за которых клетка перестает подчиняться общим механизмам регуляции и начинает бесконтрольно размножаться. Зачастую невозможно однозначно сказать, что именно к этому привело. Известны лишь факторы риска:

Нужно учитывать, что между фактором риска и прямой причиной заболевания есть большая разница. Наличие всего списка факторов риска лишь повышает вероятность, но не гарантирует того, что у человека обязательно будет диагностирован рак прямой кишки. В то же время, опухоль иногда выявляют у лиц, у которых не было вообще ни одного фактора риска.
На ранних стадиях симптомы обычно отсутствуют. Когда они появляются, то чаще всего напоминают признаки других заболеваний. Могут беспокоить частые запоры или диарея, примеси крови и слизи в стуле, боли в животе, чувство дискомфорта, неполного опорожнения кишечника, беспричинная потеря веса, снижение аппетита, постоянная слабость, повышенная утомляемость.
Самое главное — не игнорировать вновь возникшие симптомы, внимательно относиться к своему здоровью. В большинстве случаев данные проявления вызваны не раком, но всегда лучше посетить врача и провериться.
При постоянных кровотечениях из опухоли развивается анемия: больной становится бледным, быстро устает, постоянно испытывает слабость, жалуется, что у него «туман в голове». Анемия также может быть вызвана разными причинами.
При подозрении на колоректальный рак информативны эндоскопические методы диагностики: ректороманоскопия (осмотр прямой и начального отдела сигмовидной кишки) и колоноскопия (осмотр прямой и толстой кишки). Во время исследования врач вводит через задний проход специальные инструменты с миниатюрной видеокамерой и источником света и осматривает слизистую оболочку изнутри. При обнаружении патологических образований можно провести биопсию: получить фрагмент ткани и отправить в лабораторию для изучения строения ткани, внешнего вида клеток, их молекулярно-генетических характеристик.
После того как обнаружена первичная опухоль, важно разобраться, прорастает ли она за пределы прямой кишки, если прорастает — насколько сильно, какие органы поражены, есть ли отдаленные метастазы. В этом помогают:
Лабораторная диагностика может включать следующие исследования:
Для того чтобы правильно спланировать лечение, важно определить стадию рака прямой кишки. Для этого используют распространенную классификацию TNM, учитывающую размер первичной опухоли (T), распространение в регионарные (близлежащие) лимфоузлы (N), наличие отдаленных метастазов (M).
В зависимости от показателей T, N и M, рак прямой кишки делят на 5 стадий:
Обычно первые симптомы появляются, когда опухоль уже успела достаточно сильно вырасти, прорости за пределы прямой кишки в соседние органы. У некоторых пациентов на момент постановки диагноза уже есть метастазы.
Для ранней диагностики нужно регулярно обследовать людей, у которых нет симптомов, но которые входят в группу повышенного риска. Такие регулярные исследования называются скринингом. Так как риск рака прямой кишки повышается после 50 лет, всем людям, достигшим этого возраста, рекомендуется раз в 10 лет проходить колоноскопию. Во время исследования врач осматривает не только прямую, но и толстую кишку.
Если у человека есть другие факторы риска, например, болезнь Крона или больные близкие родственники, врач порекомендует начать проходить скрининг в более раннем возрасте.
Врач определяется с лечебной тактикой, в зависимости от стадии, размеров и расположения опухоли, возраста и состояния здоровья пациента, наличия сопутствующих заболеваний. При раке прямой кишки прибегают к хирургическим методам лечения, химиотерапии, лучевой терапии, таргетной терапии, иммунотерапии.
Хирургическое удаление опухоли — основной, наиболее радикальный метод лечения рака прямой кишки. Существуют разные виды операций. Помимо стадии, большое значение играет близость расположения опухоли к анусу, поражение сфинктеров — круговых мышц-жомов, которые отвечают за удержание стула.
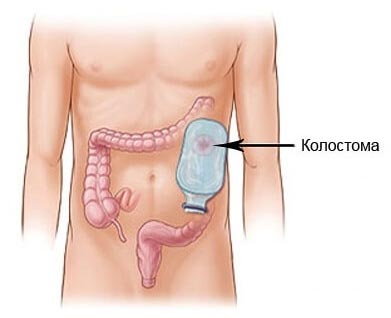
После удаления части прямой кишки толстую кишку можно подшить к оставшейся части. При более обширных вмешательствах, когда приходится иссекать сфинктеры, накладывают колостому: толстую кишку подшивают к коже и выводят отверстие наружу. Через него впоследствии отходит стул.
Колостома бывает временной и постоянной. Иногда к колостомии прибегают отдельно как к методу паллиативной хирургии, если опухоль неоперабельна и создает препятствие для отхождения стула.
При необходимости вместе с прямой кишкой удаляют окружающие ткани и лимфатические узлы. При поражении соседних органов (простаты, матки, мочевого пузыря и др.), они также должны быть удалены.
Химиотерапию при раке прямой кишки применяют в качестве адъювантного (после операции), неоадъювантного (до операции) лечения, в паллиативных целях при запущенных неоперабельных опухолях (для уменьшения размеров опухоли, улучшения самочувствия пациента и увеличения продолжительности его жизни).
Применяют разные виды химиопрепаратов: 5-фторурацил, капецитабин, иринотекан, оксалиплатин, лансурф. Обычно назначают комбинацию двух химиопрепаратов.
При раке прямой кишки на поздних стадиях в сочетании с химиопрепаратами или самостоятельно применяются таргетные препараты:
Современное перспективное направление в лечении злокачественных новообразований — иммунотерапия. При раке прямой кишки эффективны ингибиторы контрольных точек — препараты, которые активируют иммунные клетки (T-лимфоциты), в результате чего последние начинают атаковать опухолевую ткань. Препараты из группы ингибиторов контрольных точек: ниволумаб (Опдиво), пембролизумаб (Кейтруда).
Лучевую терапию при раке прямой кишки назначают до, во время, после операции, самостоятельно при запущенных опухолях. Иногда лучевую терапию сочетают с химиотерапией. Такую терапию называют химиолучевой. Она обладает более высокой эффективностью, но зачастую приводит к серьезным побочным эффектам.
Прогноз при раке прямой кишки зависит от нескольких факторов:
Пятилетняя выживаемость при I стадии опухоли составляет 87%, при II стадии — 49–80%, при III стадии — 58–84%, при IV стадии — 12%.
После наступления ремиссии опухоль может рецидивировать, поэтому прошедшие лечение пациенты должны регулярно наблюдаться у врача. Обычно в течение года после операции рекомендуется пройти колоноскопию. Если во время нее не обнаружено аномальных образований, исследование повторяют через 3 года, затем — через каждые 5 лет. Некоторым пациентам в течение двух лет через каждые 3–6 месяцев рекомендуется проходить ректороманоскопию, затем в течение еще нескольких лет — через каждые 6 месяцев.
По показаниям назначают периодические КТ, анализы крови на онкомаркеры.
Специальных мер профилактики, которые помогли бы предотвратить рецидив, не существует. Нужно вести здоровый образ жизни, правильно питаться, поддерживать нормальный вес, избегать курения и алкоголя.