Существуют разные виды хирургических вмешательств при раке прямой кишки. Выбирая хирургическую тактику, врач должен в первую очередь учитывать, на какой стадии находится рак, как сильно успела вырасти опухоль, поражены ли окружающие прямую кишку ткани и регионарные лимфатические узлы. Важно оценить состояние здоровья пациента, сможет ли он перенести хирургическое вмешательство.
В этой статье мы рассмотрим основные виды операций при раке прямой кишки и поговорим о том, какие осложнения могут после них возникать.
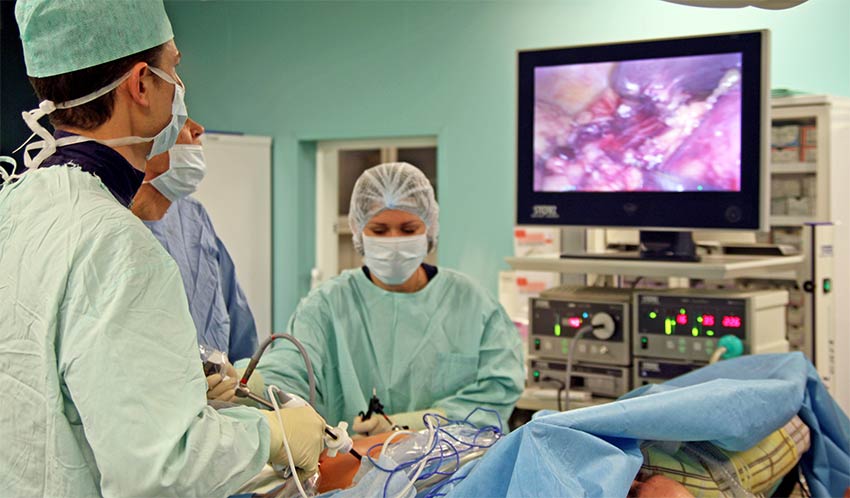
Итак, возможные варианты хирургических вмешательств:
К этому варианту хирургического вмешательства можно прибегать лишь на первой стадии, когда опухоль небольшая, не прорастает в соседние ткани и не распространяется в лимфатические узлы, находится недалеко от ануса. Для того чтобы выполнить локальную трансанальную резекцию, не нужно делать разреза на животе. Общий наркоз тоже не нужен, применяют местную анестезию.
Хирург вводит через задний проход специальные инструменты, иссекает опухоль на всю толщину стенки кишки и удаляет часть соседних тканей. Затем на кишку накладывают швы.
Если небольшая опухоль первой стадии находится слишком высоко и недоступна для трансанальной резекции, можно прибегнуть к трансанальной эндоскопической микрохирургии. Операцию проводят аналогичным образом, но для этого нужно специальное оборудование. Поэтому процедура доступна не во всех клиниках.
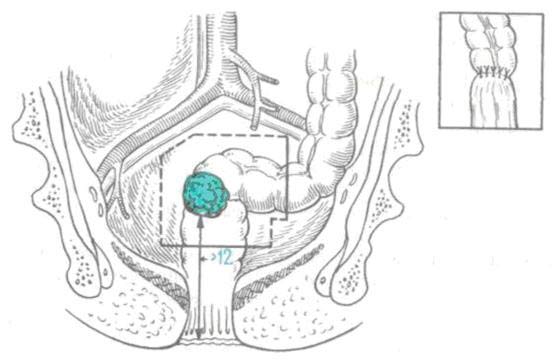
Такой вид вмешательства может быть выполнен при раке I–III стадии, если опухоль расположена в верхней части прямой кишки, ближе к сигмовидной кишке. При этом хирург может сохранить часть прямой кишки.
Вмешательство проводят под наркозом через разрез на животе. Удаляют участок прямой кишки, на котором находится опухоль, окружающие ткани, близлежащие лимфатические узлы. Затем сигмовидную кишку соединяют с оставшейся частью прямой кишки.
Если до операции был проведен курс лучевой терапии или химиотерапии, кишечнику нужно время на заживление. Нельзя, чтобы каловые массы проходили через место, где был удален участок кишки, так как это может привести к несостоятельности швов и осложнениям. Таким пациентам накладывают временную илеостому: участок подвздошной кишки (отдел тонкого кишечника) подшивают к коже и формируют отверстие для отхождения каловых масс. Примерно через 8 недель, когда произойдет заживление, илеостому можно закрыть.
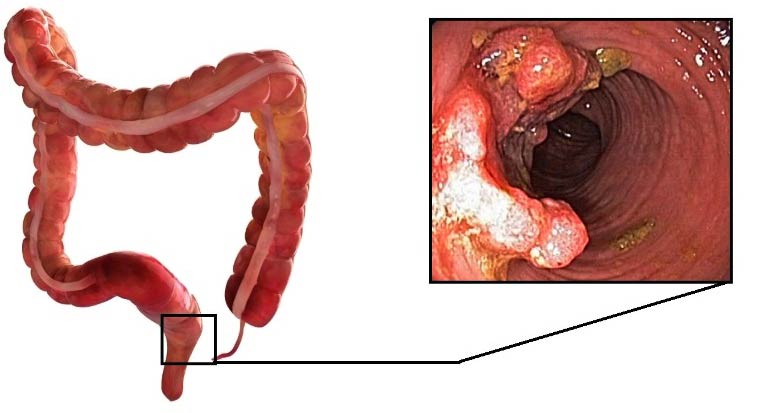
Если опухоль I–III стадии находится в средней либо нижней части прямой кишки, врач удаляет всю прямую кишку, но сохраняет анус, к которому подшивает нижний конец ободочной кишки. Такая операция позволяет сохранить способность кишечника к опорожнению естественным способом.
В прямой кишке есть расширенный отдел — ампула — который служит резервуаром для кала. Задача хирурга — сформировать подобие такой ампулы в нижнем конце ободочной кишки. Чаще всего формируют резервуар J-типа: нижний конец кишки загибают в форме буквы J. Тем не менее, у некоторых пациентов нарушается контроль над отхождением стула и газов. Как правило, это происходит из-за повреждения сфинктера (мышечного жома в анусе) или нервов.
Как и после низкой передней резекции, после проктэктомии с колоанальным анастомозом может потребоваться временная илеостома.
Если опухоль I–III стадии находится в нижней части прямой кишки и прорастает в сфинктер, требуется операция большего объема.
Во время брюшно-промежностной резекции хирург делает разрезы на животе и в области ануса, после чего удаляет прямую кишку, анус и окружающие ткани. Для отхождения стула накладывают постоянную колостому.
Обычно пациентов выписывают из стационара через несколько дней после низкой передней резекции прямой кишки, проктэктомии с колоанальным анастомозом и брюшно-промежностной резекции. Восстановительный период продолжается 3–6 недель.
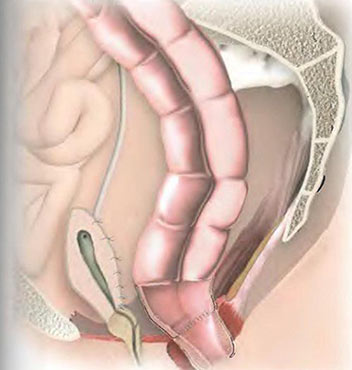
Этот тип операции — наиболее радикальный и травматичный, к нему прибегают в случаях, когда опухоль успела сильно прорасти в окружающие ткани. Удаляют прямую кишку вместе с анусом, мочевой пузырь, у женщин — матку, у мужчин — предстательную железу. После этого накладывают колостому, уростому (отверстие на стенке живота для оттока мочи).
Восстановление после эвисцерации таза продолжается несколько месяцев. Риск осложнений выше, чем после других видов вмешательств.
Иногда неоперабельная опухоль создает препятствие для каловых масс, в таких случаях прибегают к паллиативной колостомии. Цель такой операции — не вылечить рак, а лишь улучшить состояние пациента.
Риск осложнений зависит от объема операции и мастерства хирурга, исходного состояния здоровья пациента. Наиболее распространенные проблемы:
Кишечнику нужно некоторое время на восстановление, поэтому в течение первых двух дней можно принимать лишь жидкость в небольших количествах. Через несколько дней можно постепенно вернуться к твердой пище. В дальнейшем диета должна быть щадящей, с ограничением продуктов, вызывающих запоры и повышенное газообразование.