Химиотерапия — один из основных методов лечения рака молочной железы, наряду с хирургическим удалением опухоли и лучевой терапией.

Химиопрепараты можно применять с разными целями:
Противоопухолевые химиопрепараты — неоднородная группа лекарственных средств. Существуют разные их виды, они обладают разными механизмами действия. Но итог обычно один: происходит повреждение клеток на определенном этапе клеточного цикла, они перестают размножаться и погибают.
Обычно при раке молочной железы назначают комбинации химиопрепаратов с разными механизмами действия. Это помогает усилить эффект.
Химиопрепараты не отличаются особой избирательностью. Они атакуют не только опухолевые, но и другие активно размножающиеся клетки. Из-за этого лечение чревато многочисленными побочными эффектами. Правильное назначение препаратов и поддерживающая терапия в большинстве случаев помогают переносить курсы химиотерапии комфортно.
Для адъювантной и неоадъювантной химиотерапии чаще всего применяют таксаны (доцетаксел, паклитаксел), антрациклины (эпирубицин, доксорубицин), циклофосфамид, карбоплатин, 5-фторурацил.
Список препаратов для паллиативной химиотерапии при раке молочной железы с метастазами несколько шире:
«Цветная» химиотерапия
Среди женщин, перенесших лечение, наиболее знамениты препараты из группы антрациклиновых антибиотиков — эпирубицин и доксорубицин. Химиотерапию с применением этих препаратов окрестили «красной», потому что растворы имеют красный цвет. Многие женщины боятся «красную» химиотерапию, потому что слышали, что она вызывает самые тяжелые побочные эффекты. Врачи знают, как предотвратить эти побочные эффекты, и как с ними бороться.
Типичная схема красной химиотерапии — сочетание доксорубицина (адриамицин) и цитоксана (циклофосфамид). Она обозначается аббревиатурой AC по первым буквам названий препаратов — Adriamycin и Cyclophosphamide. Такую химиотерапию врач может назначить на II и III стадии рака молочной железы.
Еще бывает «белая», «желтая» и «голубая» химиотерапия при раке груди — они тоже названы по цвету растворов во флаконах.
Обычно химиопрепараты при раке молочной железы вводят внутривенно, иногда путем инъекций в течение нескольких минут, в других случаях ставят капельницу на более длительное время. Если препарат нужно вводить в течение очень длительного времени со строго определенной скоростью, используют электронные дозаторы — перфузоры и инфузоматы. Если женщине предстоит длительный курс химиотерапии, ей устанавливают центральный венозный катетер или имплантируют инфузионную порт-систему.
Порт-система представляет собой резервуар из титана диаметром примерно 4 см. Внешне он напоминает монету. Его подшивают под кожу и соединяют с веной катетером. Одна из стенок резервуара представляет собой специальную мембрану — после имплантации она находится прямо под кожей. Для того чтобы ввести лекарство, нужно лишь проколоть кожу и мембрану специальной иглой Губера.
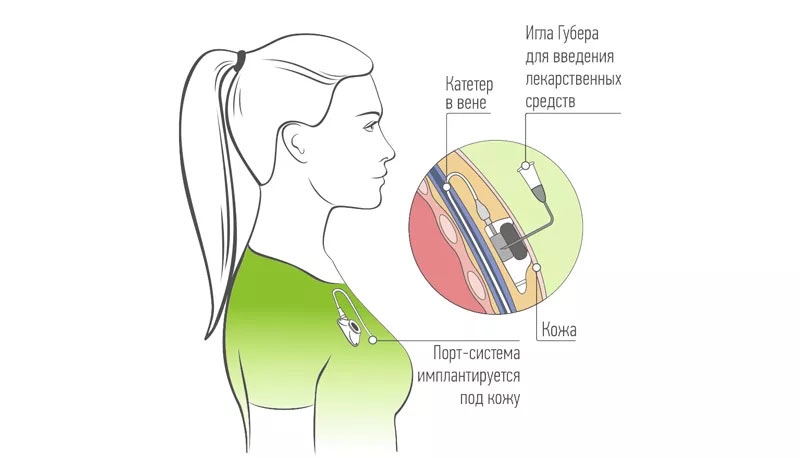
Инфузионную порт-систему можно устанавливать на несколько лет. Через нее вводят химиопрепараты, другие лекарства, растворы для парентерального питания, проводят переливания крови и берут кровь из вены для анализа.
Химиотерапию при раке молочной железы проводят циклами. Вводят препарат, после чего организму дают несколько дней на восстановление. Затем снова вводят препараты. Продолжительность цикла зависит от схемы лечения, обычно она составляет 2–3 недели. Курс состоит из нескольких циклов.
Курс адъювантной и неоадъювантной химиотерапии проводят в течение 3—6 месяцев. Иногда прибегают к интенсивным курсам, когда препарат, который положено вводить через каждые три недели, вводят через каждые две. В некоторых случаях это повышает выживаемость, но создает повышенный риск нежелательных реакций. Паллиативную терапию проводят до тех пор, пока химиопрепарат не придется отменить из-за неэффективности или побочных эффектов.
В большинстве случаев лечение можно проводить в условиях стационара. При некоторых осложнениях, например, сильной тошноте и рвоте, необходима краткосрочная (1–2 суток) госпитализация.
Для врачей и ученых этот вопрос все еще остается открытым. Существуют современные протоколы лечения рака груди, но препаратов и схем так много, что не всегда можно сказать, какие из них будут работать лучше всего.
С тех пор как появилась возможность проводить молекулярно-генетический анализ опухолевых клеток, подход к лечению многих онкозаболеваний, в том числе рака молочной железы, стал более персонализированным. Заказав такой анализ, врач может узнать, какие гены, способствующие размножению и выживанию раковых клеток, активны у конкретной женщины, и назначить оптимальное в данном случае лечение. Такие исследования пока еще только начинают внедряться в клиническую практику, но они уже доступны и для пациентов из России.
В отличие от классических химиопрепаратов, таргетные препараты действуют более прицельно. Они блокируют определенные молекулы, которые играют важную роль в выживании и размножении раковых клеток. Здоровые клетки при этом не затрагиваются.
Например, при каждой пятой опухоли молочных желез на поверхности клеток находится большое количество белка-рецептора HER2. Он активирует размножение раковых клеток. Рецептор HER2 блокируют таргетные препараты: трастузумаб (Герцептин), трастузумаб эмтанзин (Кадсила), пертузумаб (Перьета), лапатиниб (Тикерб), нератиниб (Нерлинкс).
Существуют и другие типы таргетных препаратов для лечения рака молочной железы. Их применяют при разных стадиях опухоли, самостоятельно или в сочетании с химиопрепаратами.
Во время курса химиотерапии при раке молочной железы чаще всего возникают такие побочные эффекты, как выпадение волос, снижение аппетита, постоянное чувство усталости, жидкий стул, запоры, тошнота и рвота, ухудшение состояния кожи и ногтей, невропатия, ухудшение памяти и концентрации внимания, повышенный риск инфекций из-за снижения уровня лейкоцитов в крови.
Обычно эти расстройства носят краткосрочный характер и исчезают после завершения лечения или в ближайшее время после него. Но могут развиваться и такие побочные эффекты, которые сохраняются надолго, иногда пожизненно:
До начала курса химиотерапии женщине стоит поговорить со своим лечащим врачом, спросить, какие побочные эффекты могут возникнуть, как с ними можно справиться, при каких симптомах нужно срочно обратиться за помощью.
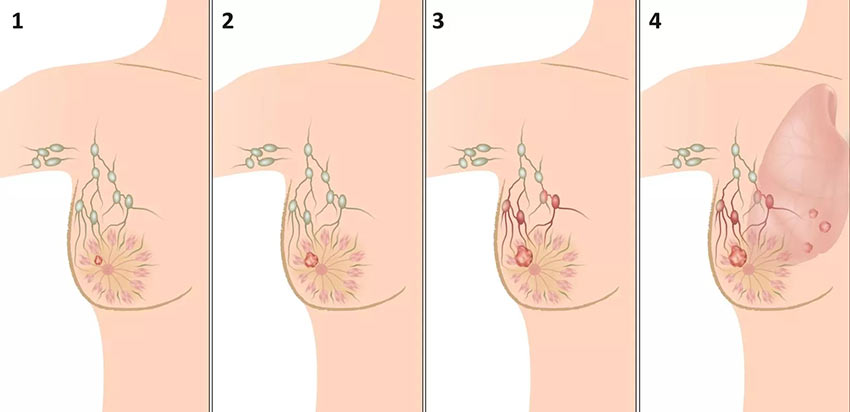
После успешного завершения лечения рак может вернуться вновь, возникнуть в другой части тела. Регулярные посещения врача решают две задачи:
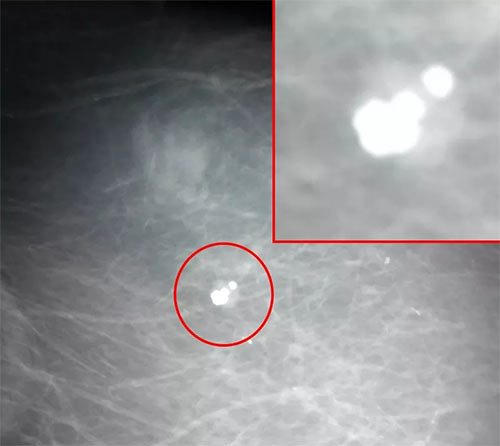
Помимо осмотров врача, нужно регулярно проходить маммографию. По показаниям маммолог может назначить другие исследования.